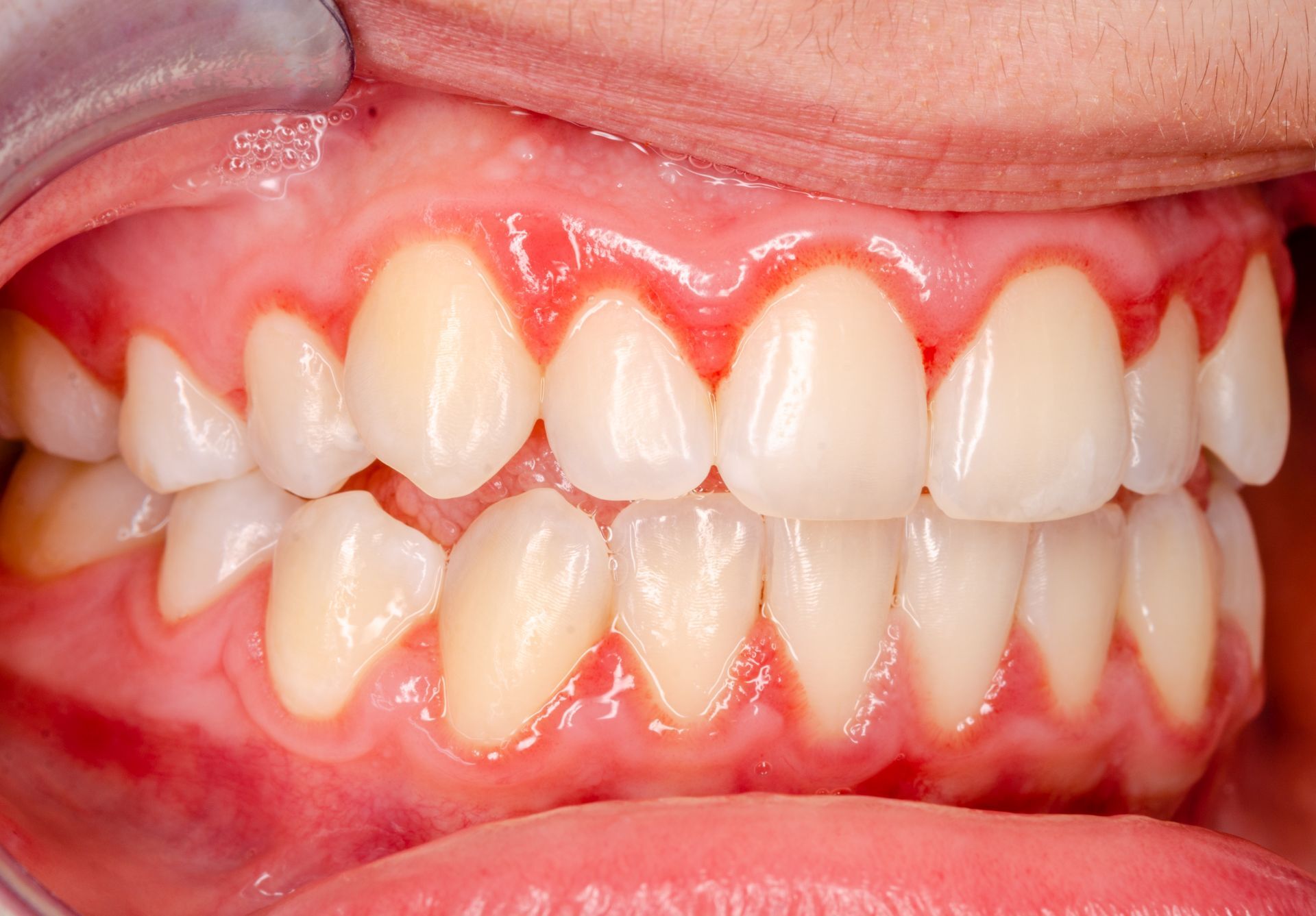
Eine akute Zahnfleischentzündung ist eine sehr häufige Erkrankung. Dabei ist die betroffene Stelle gerötet und geschwollen, das Zahnfleisch blutet etwas. Im Frühstadium verursacht eine Gingivitis, der medizinische Fachbegriff für eine Zahnfleischentzündung, keine Schmerzen. Leider zu oft werden die Symptome deshalb übersehen. Unbehandelt kann sich eine solche Entzündung dann auf das gesamte Zahnbett ausdehnen. Dann droht eine Parodontitis, eine schwere Zahnfleischentzündung. Lesen Sie hier alles rund um die möglichen Folgen einer unbehandelten Entzündung des Zahnfleischs.
Zahnbelag: Die häufigste Ursache für Zahnfleischentzündung
Fast alle Zahnfleischentzündungen gehen auf Zahnbeläge zurück. Zahnbelag ist eine filmartige Substanz, die überwiegend aus Bakterien, Speichel und Essensresten besteht. Zahnärztinnen und Zahnärzte bezeichnen das auch als Plaque. Dieser Plaquebelag legt sich tagtäglich auf unsere Zähne. Wer sich gründlich morgens und abends die Zähne putzt, entfernt den Belag von seinen Zähnen, der Zunge und aus Zahnzwischenräumen. Bei unzureichender Zahnhygiene allerdings lagert sich immer mehr Plaque ab und sammelt sich entlang des Zahnfleischsaums, also am Rand zwischen Zähnen und Zahnfleisch.
Diese Zahnbeläge reizen das Zahnfleisch und die darin enthaltenen Bakterien produzieren Abfallstoffe, die zu Entzündungen führen können. Außerdem verhärten sich Zahnbeläge und werden zu Zahnstein, der der ideale Nährboden für weitere „schlechte“ Bakterien ist. Über diesen Zahnstein gelangen Bakterien im Übrigen auch unter den Zahnfleischrand. Die Entzündung kann sich dann ausdehnen in Zahnfleischtaschen bis hin zur Zahnwurzel. Dann handelt es sich bereits um eine Parodontitis, eine Entzündung des Zahnbetts. Unbehandelt kann eine Gingivitis zu einer Parodontitis führen. Wenn der gesamte Zahnhalteapparat entzündet ist, drohen Zahnverlust und Knochenschwund.
Zusammenhänge zwischen Zahnfleischentzündung und Parodontitis
Eine Gingivitis entsteht wie oben beschrieben meist durch zurückbleibende oder nicht entfernte Zahnbeläge. Manchmal stecken aber auch Virus- oder Pilzinfektionen als Ursache dahinter und einige Personen wie Schwangere, Raucher oder Diabetiker haben ein erhöhtes Risiko für Zahnfleischentzündungen. Allerdings ist auch dann die gründliche Mundhygiene das A und O, um einer Gingivitis vorzubeugen oder auch um zum Behandlungserfolg beizutragen.
Hat sich das Zahnfleisch bereits entzündet, dann muss natürlich weitergeputzt werden, auch wenn es blutet. Ansonsten sammeln sich in den zurückbleibenden Zahnbelägen immer weiter schädliche Bakterien an. Allerdings sind leichte akute Entzündungen für Laien nicht immer einfach zu erkennen. Das Zahnfleisch ist dann gerötet, geschwollen und blutet leicht. Beim Zähneputzen oder beim Einsatz von Zahnseide bemerken wir es dann an einer roten Spur.
Bleibt eine Gingivitis allerdings unentdeckt und unbehandelt, dann droht eine Ausdehnung der Entzündung. In der Regel heilt eine Gingivitis bei guter Zahnpflege schnell ab. Wenn nicht dann entsteht als Folge einer unbehandelten Zahnfleischentzündung und bei unzureichender Mundhygiene eine Parodontitis.
Knochenabbau und Zahnverlust bei fortgeschrittener Zahnfleischentzündung
Wenn sich die Zahnfleischentzündung einmal auf das gesamte Zahnbett ausgeweitet hat, dann können Zahnverlust und Knochenschwund die Folge sein. Tatsächlich ist die Parodontitis noch vor Karies in Deutschland der häufigste Grund für Zahnverlust.
Genauso wie bei der Gingivitis bleiben die Symptome einer Parodontitis häufiger unentdeckt, weil zu Beginn keine Schmerzen auftreten. In dieser Zeit haben die Bakterien Zeit sich in immer weitere Zahnfleischtaschen, Zahnfüllungen oder Implantate einzunisten. Unser Körper bildet als Abwehrreaktion Enzyme, die die Entzündung bekämpfen sollen. Allerdings betrifft das auch das Zahnfleisch. Es versucht sich von den Entzündungsherden zurückzuziehen.
Wenn sich die Zahnfleischentzündung einmal auf das gesamte Zahnbett ausgeweitet hat, dann können Zahnverlust und Knochenschwund die Folge sein. Tatsächlich ist die Parodontitis noch vor Karies in Deutschland der häufigste Grund für Zahnverlust.
Genauso wie bei der Gingivitis bleiben die Symptome einer Parodontitis häufiger unentdeckt, weil zu Beginn keine Schmerzen auftreten. In dieser Zeit haben die Bakterien Zeit sich in immer weitere Zahnfleischtaschen, Zahnfüllungen oder Implantate einzunisten. Unser Körper bildet als Abwehrreaktion Enzyme, die die Entzündung bekämpfen sollen. Allerdings betrifft das auch das Zahnfleisch. Es versucht sich von den Entzündungsherden zurückzuziehen.
Dabei entstehen die typischen langen Zahnhälse, die nun frei liegen. Nun besteht die Gefahr für Wackelzähne und Zahnausfall. Entzündungen an der Zahnwurzel führen dazu, dass der Knochen abgebaut wird. Die entzündlichen Bakterien setzen eben körpereigene Prozesse in Gang, der sich leider auch gegen den Kieferknochen richten.
Wenn die Parodontitis so weit fortgeschritten ist, dann bedarf es oftmals chirurgischer Eingriffe und einer parodontalen Therapie.
Zusammenhang mit anderen oralen Erkrankungen
Die Zahnbettentzündung ist eine chronische orale Entzündung und eine ernst zu nehmende Erkrankung, das sie den zahnstützenden Apparat nach und nach zerstört. In den meisten Fällen ist sei eine Folge oder eine Komplikation einer akuten Entzündung des Zahnfleischs (Gingivitis). Manchmal gehen aber solchen Entzündungsreaktionen auch andere Erkrankungen im Mundraum voraus.
Bei Virus- oder Pilzinfektionen im Mundraum etwa ist das Zahnfleisch anfälliger. Herpesviren zum Beispiel gelten auch als Wegbereiter für eine Parodontitis. Forscherinnen und Forscher gehen mittlerweile davon aus, dass die pathogenen Viren und Bakterien miteinander reagieren und den Krankheitsverlauf einer Parodontitis negativ beeinflussen.
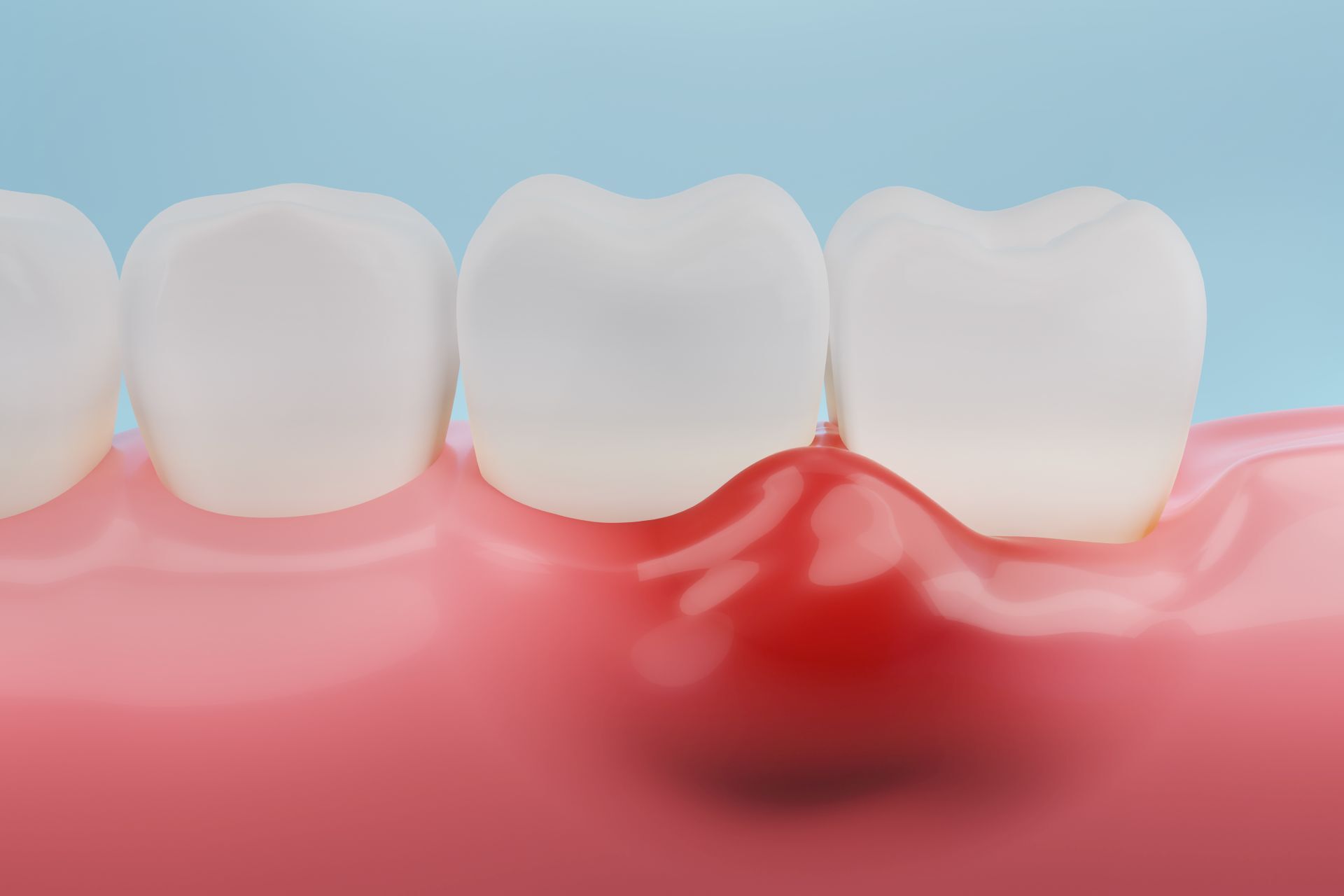
Die Zahnbettentzündung ist eine chronische orale Entzündung und eine ernst zu nehmende Erkrankung, das sie den zahnstützenden Apparat nach und nach zerstört. In den meisten Fällen ist sei eine Folge oder eine Komplikation einer akuten Entzündung des Zahnfleischs (Gingivitis). Manchmal gehen aber solchen Entzündungsreaktionen auch andere Erkrankungen im Mundraum voraus.
Bei Virus- oder Pilzinfektionen im Mundraum etwa ist das Zahnfleisch anfälliger. Herpesviren zum Beispiel gelten auch als Wegbereiter für eine Parodontitis. Forscherinnen und Forscher gehen mittlerweile davon aus, dass die pathogenen Viren und Bakterien miteinander reagieren und den Krankheitsverlauf einer Parodontitis negativ beeinflussen.
Deshalb müssen bei einer Parodontose-Behandlung gleichzeitig auch solche möglichen viralen Erkrankungen als Auslöser bekämpft werden.
Das Gleiche gilt auch für Karies. Sowohl Karies als auch Parodontitis wird durch Bakterien verursacht, die keinen Sauerstoff zum Wachsen brauchen. Man bezeichnet sie deshalb als anaerobe Bakterien. Und diese Bakterien sammeln sich in den entzündeten Zahnfleischtaschen, aber genauso in bereits gefüllten Karieslöchern. Oder aber eine akute Karies geht mit einer Zahnfleisch- und Zahnbettentzündung einher. Die Wechselwirkungen sind also vielfältig und müssen gemeinsam behandelt werden.




